La leishmaniose cutanée humaine est une maladie infectieuse répandue dans le monde entier, causée par une infection par le protozoaire Leishmania, qui provoque des plaies indolores sur la peau et les muqueuses du corps.
Au Brésil, la leishmaniose tégumentaire américaine, communément appelée "ulcère de Bauru" ou "plaie meurtrie", est transmise par des moustiques du genre Lutzomyia, appelé moustique de paille, et le traitement est effectué sous la supervision du dermatologue. de drogues injectables, connu sous le nom d'antimoine pentavalent.
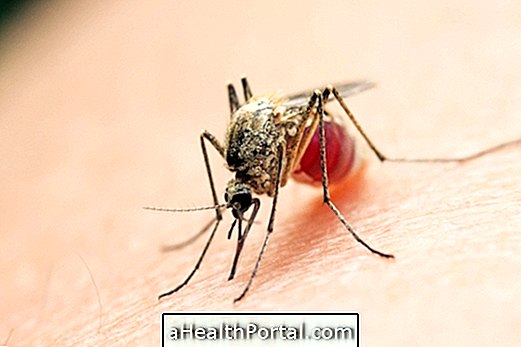
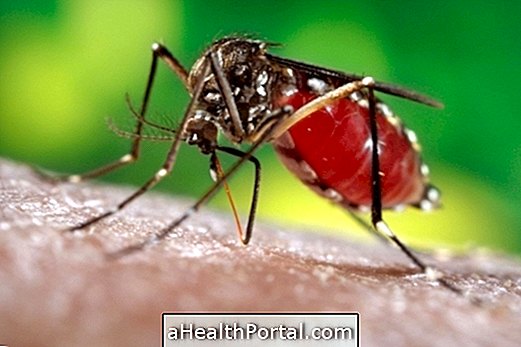
La piqûre de moustique, contaminée par le Leishmania après la piqûre de personnes ou d'animaux, en particulier de chiens, de chats et de rats, est un moyen efficace de contracter la maladie. La maladie n'est donc pas contagieuse ni transmissible. personne à personne. Les moustiques vivent souvent dans des environnements chauds, humides et sombres, en particulier dans les forêts ou les cours arrière avec une accumulation de déchets organiques.

Symptômes principaux
Les principales formes de présentation de la leishmaniose cutanée sont:
1. Leishmaniose cutanée
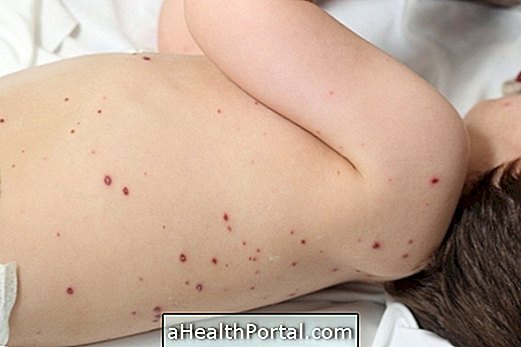
La leishmaniose cutanée est la forme la plus courante de la maladie et provoque généralement le développement d'une plaie qui:
- Cela commence par une petite masse sur le site de la piqûre de moustique;
- Évoluer vers une plaie ouverte sans douleur, dans quelques semaines ou quelques mois;
- Il guérit lentement sans traitement entre 2 et 15 mois;
- Les ganglions lymphatiques peuvent être enflés et douloureux.
La lésion mesure de quelques millimètres à quelques centimètres, a une consistance durcie avec des bords relevés et un fond rougeâtre pouvant contenir des sécrétions. Une infection bactérienne associée peut provoquer une douleur locale et provoquer un écoulement purulent.
En plus de la plaie localisée traditionnelle, l'apparence des lésions peut varier en fonction du type de protozoaire responsable et de l'immunité de la personne, et peut également apparaître sous forme de masses disséminées par le corps ou par des infiltrations cutanées, par exemple.
2. Leishmaniose muqueuse ou muco-cutanée
Plus rare, il survient le plus souvent après la lésion cutanée classique et se caractérise par des lésions destructrices de la muqueuse des voies respiratoires supérieures, telles que le nez, l'oropharynx, les palais, les lèvres, la langue, le larynx et, plus difficilement, la trachée et les voies supérieures. les poumons.
Une rougeur, un gonflement, une infiltration et une ulcération peuvent être observés dans la muqueuse et, en cas d'infection bactérienne secondaire, les lésions peuvent présenter des sécrétions purulentes et des croûtes. En outre, dans la muqueuse nasale, il peut y avoir perforation, voire destruction du septum cartilagineux, et dans la bouche, perforation du palais mou.
Comment confirmer le diagnostic
Dans la plupart des cas, le médecin peut diagnostiquer la leishmaniose tégumentaire uniquement en observant les lésions et en signalant le patient, en particulier lorsque le patient vit ou a séjourné dans des régions touchées par le parasite. Cependant, la maladie peut également être confondue avec d'autres problèmes tels que la tuberculose cutanée, les infections fongiques ou la lèpre, par exemple.
Ainsi, il peut également être nécessaire de réaliser un test de diagnostic pour lequel il existe quelques options, telles que le test cutané réactif de la leishmaniose, appelé Intradermalation du Monténégro, l’examen par aspiration ou la biopsie de la lésion, pour identifier le parasite, ou la tests sanguins, ELISA ou PCR.

Il est important de rappeler que la leishmaniose peut également se présenter sous sa forme la plus grave, viscérale, également appelée kalazar. Cette maladie évolue très différemment de la leishmaniose tégumentaire et se propage par la circulation sanguine. Comprendre comment identifier la leishmaniose viscérale.
Comment se fait le traitement?
Les lésions de la leishmaniose cutanée guérissent généralement sans traitement. Cependant, dans le cas de plaies qui grossissent, sont très grosses, se multiplient ou se localisent au visage, aux mains et aux articulations, il peut être conseillé de traiter avec des médicaments, tels que des crèmes et des injections, prescrits par le dermatologue.
Les remèdes de premier choix dans le traitement de la leishmaniose sont les antimoniaux pentavalents, représentés au Brésil par la N-méthylglucamine ou l'antimonate de glucantime, administrés à des doses quotidiennes, intramusculaires ou veineuses pendant 20 à 30 jours.
Si les plaies s'infectent pendant le processus de cicatrisation, il peut également être conseillé de traiter avec une infirmière pour améliorer les soins et d'éviter une aggravation de la plaie.
En outre, après la guérison, les cicatrices peuvent rester sur la peau et provoquer des modifications esthétiques. Par conséquent, il peut être nécessaire de suivre une chirurgie psychologique ou plastique pour traiter les modifications du visage, par exemple.
Comment prévenir
Pour éviter la transmission de la leishmaniose par les moustiques, il est important d'investir dans des attitudes individuelles et collectives telles que:
- Utilisez des répulsifs lorsque vous vous trouvez dans des environnements où se trouve la paille de moustique et évitez toute exposition en cas d'intensité accrue de moustiques;
- Utilisez des moustiquaires à mailles fines et placez des moustiquaires sur les portes et les fenêtres.
- Maintenir la propreté des terres et des cours à proximité, éliminer les débris, et élaguer les arbres pour réduire l'humidité, ce qui facilite la reproduction des moustiques;
- Éviter les détritus organiques sur le sol, ne pas attirer les animaux, tels que les rats, qui peuvent contenir la maladie;
- Éloignez les animaux domestiques de la maison la nuit afin d'atténuer l'attirance des moustiques pour cet environnement;
- Évitez de construire des maisons à une distance inférieure à 4 000 ou 500 mètres du bois.
De plus, en présence de plaies qui ne guérissent pas facilement et qui peuvent indiquer cette maladie, il est important de rechercher des soins à la clinique afin que les causes et le traitement approprié soient identifiés plus rapidement.